Purulent meningitis
Synonymer i en bredere forstand
bakteriel meningitis, hjernehindebetændelse, konveksitet meningitis, leptomeningitis, meningokokk meningitis
Medicinsk: Purulent meningitis
Engelsk: meningitis, hjerne feber
Generel information
Generel information om "Hvad er meningitis?" kan findes under vores emne:
- meningitis
definition
Udtrykket purulent meningitis (purulent meningitis) beskriver en purulent inflammation (-itis) i hjernehinderne og rygmarvsmembranerne (Meninges), som kan udløses af forskellige patogener.
Det purulent meningitis (purulent meningitis) er hovedsageligt forårsaget af bakterier. Hun går med højt feber og alvorlige generelle symptomer såsom forstyrrelse af bevidsthed og repræsenterer en absolut nødsituation, der skal behandles straks.
Symptomer
Symptomerne på purulent meningitis er normalt lignende for alle patogener. Det begynder ofte med en periode med influenzalignende symptomer, såsom:
- Udmattelse
- Temperaturstigning / feber
- Kropssmerter
Denne fase er kendt medicinsk som den prodromale fase. Den prodromale fase efterfølges af generaliseringsstadiet. På dette stadium oversvømmer patogen kroppen, hvilket fører til et meget akut, alvorligt klinisk billede med:
- høj feber
- stærkeste en hovedpine (Fase af meninges)
- Halsstivhed (meningisme)
Symptomer hos spædbørn og børn
Hos spædbørn og små børn er det sådan vanskeligere meningitis som sådan at genkende. Symptomerne er ikke så udtalt som hos voksne. Børnene kan være apatiske eller skrige skumt og nægter at spise.
Symptomer på intrakranielt tryk er opkast og svulmende Fontanel (Knoglehul i spædbarnets kranium).
Det Meningitis hos børn bør om muligt behandles i en børneklinik.
Patienterne kan ikke lægge hovedet på brystet eller kun med svære smerter, fordi denne bevægelse betændte brystet meningesomkring rygmarven / halsen bliver strakt og irriteret (posmuligheditive strækmærke). Patienterne viser en øget følsomhed over for alle sensoriske stimuli; Berøring af huden, stærkt lys eller høje lyde opfattes som smertefuldt. Eksisterer ofte svimmelhed og kuldegysninger.
Det er ikke ualmindeligt, at encephalitiske ledsagende symptomer udvikler sig. Dette betyder, at ikke kun hjernehinderne, men også hjernen er irriteret, hvad med Nedsat bevidsthed og mentale symptomer kan gå hånd i hånd. Meningitis spreder sig ofte til hjernen, da den vaskes med det "eksiterende" nervevand (Meningoencephalitis).
Bevidstheden er derefter ofte overskyet og kan variere fra mild døsighed til vildfarende tilstande til koma. Patienter kan forveksles og misforstå deres omgivelser, hvilket betyder, at ældre patienter risikerer at udvikle sygdommen som slag eller akut forvirring fortolkes forkert.
Andre symptomer kan omfatte udtalt rastløshed eller anfald (epilepsi) være.
Hos 10% af patienterne sker det Kranial nerve involvering, 10-20% har nedsat hørelse på grund af involvering af Det indre øres labyrint.
På grund af betændelsen i hjernen kan det også ske Intrakranielt tryk bygger op (øget intrakranielt tryk) fordi inflammatoriske processer har tendens til at resultere i hævelse / vandretention (Ødem) gå hånd i hånd, så kroppens egne forsvar kan fungere bedre (som det f.eks. kan gøres ved Insektbid kender til).
I de fleste inflammatoriske processer kan denne hævelse flygte udad. Da kraniet er begrænset til det ydre, og der ikke er så meget plads inde, komprimerer hjernen bogstaveligt talt sig selv, når den svulmer (Hjerneødem).
Tegn på øget intrakranielt tryk Opkastning og hurtig forringelse af bevidstheden.Centre i hjernen, der er vigtige for overlevelse, presses derefter sammen og stimuleres. Undertiden opbygges det intrakraniale tryk så hurtigt, at det ikke længere kan kontrolleres, og livstruende tilstande kan forekomme på trods af øjeblikkelig behandling.
Især med meningitis Meningokokker (meningokokker encefalitis) det kan forekomme, at der optræder små punctiform hudblødninger, som ikke kan skubbes væk (petechiales exanthem).
Når de forekommer, er presserende betydning meget vigtig, da de er tegn på en Blodforgiftning (sepsis) af bakterierne eller deres komponenter der Endotoksiner = bakterietoksiner, repræsentere.
75% af patienterne med a Meningokokk meningitis Vis disse eller andre hudændringer.
Det Meningokokkesepsis (ca. 50% af tilfældene med meningokokk meningitis) er farligere end selve meningitis, fordi bakteriernes endotoksinetoksiner aktiverer koagulationssystemet i blodet og bruger op koagulationsfaktorerne opløst i blodet (Forbrugskoagulopati, formidlet intravaskulær koagulation).
Som et resultat bløder det ikke kun i huden, men også i andre organer, især Binyre (Waterhouse-Friedrichsen syndrom), shock symptomer kan opstå (Endotoksinchok).
På trods af rettidig behandling er dødeligheden (dødelighed) i dette pludselige forløb stadig 85%.
Årsager / oprindelse
Fremkomsten af purulent meningitis kan spores tilbage til tre årsager.
- Purulent meningitis via blodbanen (for det meste efter infektion af dråber, fx via hoste eller løbende næse)
- henvist meningitis
- direkte (sekundær) meningitis
Purulent meningitis
Den mest almindelige er spredning af patogen med blodbanen (hæmatogen meningitis). På den ene side kan dette være tilfældet, hvis en bakterieinfektion (f.eks. Af nasopharynx (løbende næse) eller lungerne (at hoste)) generaliseret, dvs. patogenerne spredes over hele kroppen med blodet.
På den anden side kan patogener fra et kronisk pusfokus gentagne gange vaskes i blodet, for eksempel i en kronisk endocarditis (Betændelse i myocardium / valvitis = patogener spredt fra hjertet) eller en osteomyelitis (kronisk knogledødning = patogener spredt fra knoglen).
Mest almindelige patogener: Meningokokker, pneumokokker, streptokokker, staphylokokker, enterokokker
Fremad meningitis
Det relæet meningitis skyldes normalt en infektion på hovedet, f.eks. en (akut eller kronisk) sinusinfektion, otitis media eller mastoiditis (Mastoidprocessen kaldes den temporale knogle bag den ydre auditive kanal.
Det er en luftfyldt knogle, der er forbundet med Mellemør tilsluttet). Patogenerne vandrer her gennem de tynde knoglevægge af kraniet ind i den såkaldte Subarachnoid plads og dermed føre til infektion.
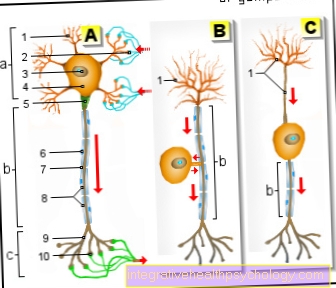
Af Subarachnoid plads ligger med de tre meninges mellem den benede kranium og hjernen og bades i nervevand, den såkaldte. Cerebrospinalvæske. Bakterier, der kommer ind i dette rum gennem knoglen, passerer først gennem den ydre, hårde meninges (Dura mater). Nedenfor er den midterste, delikate edderkopvævskind (Arachnoid), under hvilket det nævnte rum er placeret (sub = under, sub-arachnoid = under edderkoppens væv), som er fyldt med nervevand, og hvorfra patogenerne let kan sprede sig over hele overfladen af hjernen (og rygmarven). Den nedre grænse for dette subarachnoide rum danner de indre, bløde meninges (Pia mater)der ligger direkte på hjernen som et delikat lag og følger det ind i dets furer og spoler.
Mest almindelige patogener: Pneumokokker, meningokokker.
Direkte (sekundær) meningitis
Selv med kraniumskader som med Brud på kraniet bakterier, der koloniserer nasopharynx og bihuler, kan let komme ind i Subarachnoid plads immigrere, især hvis de ydre, hårde meninges er blevet såret. Endelig, i tilfælde af åben kraniumskader, har patogenerne direkte adgang til Spiritus rum, så der i mange tilfælde opstår betændelse inden for kort tid.
Mest almindelige patogener: Pneumokokker, Haemophilus influenzae, stafylokokker.
diagnose

Ud over det klinisk imponerende og trendgivende kliniske billede, hvis der er mistanke om bakteriel meningitis, er den primære undersøgelse at fjerne og undersøge nervevæsken (væske). Det bør opnås, inden antibiotisk terapi påbegyndes og undersøges for patogener, celler, protein, sukker og laktat. Disse faktorer giver en indikation af typen af betændelse.
Den normale, sunde spiritus er klar som vand.
Det filtreres af blodet på bestemte punkter i hjernen og spreder sig derefter over hjernen og rygmarven inden i hjernehinderne. For at fjerne den skal du bruge en hul nål til at gå ind i et af mellemrummet mellem 3. og 5. lændehvirvelse i rygmarvsområdet under rygmarven (lændepunktion). Nervandet drypper derefter gennem denne nål ind i sterile rør.
Læs mere om emnet nedenfor Lændepunktion.
Dets udseende alene kan give ledetråde om sygdommens type og mulige patogener: I tilfælde af purulent meningitis er det uklar til purulent, i viral meningitis er det klart til højst lidt overskyet. Ud over spiritus (nervevand) undersøges blod altid, og begge fund sammenlignes med hinanden.
Denne undersøgelse kaldes spiritusdiagnostik (undersøgelse af nervevandet). En lændepunktion udføres ikke, hvis patienten hurtigt er komatøs, eller hvis der er andre tegn på øget intrakranielt tryk eller tegn på unormal koagulation.
Læs mere om emnet: CSF-diagnostik ved purulent meningitis
Se for at sikre diagnosen Sorgfarvning af patogenet Detekteret under mikroskopet (farvevisualisering af patogenet) udføres bakteriologisk detektion ved at skabe en kultur. Patogen-detektion er mulig i 70-90% af tilfældene.
Det Blodkultur (Blodudtværing på kulturmedier) er positivt i 30-50% af tilfældene. Man kan stadig findes i blodet leukocytose (Akkumulering af hvide blodlegemer) og en stigning i CRP (C.-raktiv Prød, CRP-værdi), som er en ikke-specifik markør til forløbet af inflammatoriske processer i kroppen.
Også det procalcitonin er i serum, i modsætning til et viral meningoencephalitis, hævet.
EN PCR (Polymerase clund rudsugning) til påvisning af bakterielt DNA eller til påvisning af bakterielle antistoffer finder kun sted, hvis CSF-fundene er uklare, eller patogenet ikke detekteres.
Derudover er der normalt også en CT (= Computertomografi) af hovedet (CCT = C.raniumC.computerTomografi) lavet til bihuler (Maxillary bihuler, Frontale bihuler, etmoidceller) samt mulige smeltepunkter for mastoid (mastoid proces), hvorfra meningitis kan forplantes.
Ligeledes andre fokus på fokus som a Hjerneabscess, Blødning eller Infarkt (problemer med blodforsyningen til hjernen) blive anerkendt.
Også omfanget af det eksisterende Intrakranielt tryk ved Hjerneødem eller hydrocephalus (Vandhoved) kan således estimeres.
Komplikationer
Komplikationer:
- Cerebralt ødem (hævelse i hjernen) med øget intrakranielt tryk
- Waterhouse-Friedrichsen syndrom (10-15% af Meningokokkalsepsis)
- hydrocephalus (= Vandhoveddvs. det Nervevand kan ikke løbe af og bygges op) på grund af betændelsesrelateret vedhæftning af hjernehinderne
- Samlinger af pus i hjernerne i hjernen, der normalt bruges til cerebrospinalvæske (Cerebral ventrikel; Ventrikulært empyem)
terapi
Terapi med purulent meningitis er hovedsageligt baseret på:
- Behandling med Antibiotika
- kirurgisk fjernelse af inflammatoriske foci, hvis nogen
- Hjernetryksterapi
- Terapi med komplikationer
Hvis patogenet endnu ikke er identificeret, startes en intravenøs antibiotikabehandling bestående af flere antibiotika så hurtigt som muligt, afhængigt af det mistænkte patogen.
Oplysninger om dette kan fås fra den forrige historie:
- Hos tidligere sunde voksne, men også hos immunkompromitterede og alkoholikere, kombineres oprindeligt et bredspektret antibiotikum, der let krydser blod-hjerne-barrieren (cefalosporiner 3. generation, f.eks. Cefotaxime eller ceftriaxon, 3x / dag 2 g) med ampicillin (3x / dag 5 g).
- Hos patienter, der sandsynligvis har erhvervet bakterien på hospitalet (nosokomial infektion)efter en operation eller traume kombinerer man Vancomycin (2 g / dag hver 6-12 time) med meropenem eller Ceftazidim (hver 3x / dag 2 g).
- Hos unge patienter med hudsymptomer er det relativt sandsynligt, at meningokokker er til stede. Her behandler du med høje doser penicillin G. Der skal stadig registreres en patogen.
Hvis der er tegn på bakterier, ændres antibiotikabehandlingen specifikt for patogenet. Så der er flere anbefalede Terapeutisk shamata, som afhænger af patogenet og dets resistensadfærd (ineffektivitet af visse antibiotika på grund af udviklingen af resistens).
Patogenens følsomhed over for forskellige antibiotika er i en såkaldt antibiogram testet.
Penicilliner griber ind i cellevægsstrukturen i bakterierne og forhindrer således dem i at vokse. De er især gode til at bidrage gram positive bakterier hvordan pneumokokker og gram negativ cocci som meningokokker, der behandles med høje doser penicillin G i 10 til 14 dage. I princippet penicillin allergi Cephalosporiner anvendes.
Hvis purulent meningitis har udviklet sig gennem et tilsvarende fokus på betændelse, er dette fokus (paranasale bihuler, mastoid, mellemøret; Hjerneabscess; synlig på CT) skal straks fjernes kirurgisk.
Behandlingen af hjerneødem udgør en særlig vanskelighed.Konventionel terapi udføres ved at hæve overkroppen til ca. 30 °, give tilstrækkelig smertestillende medicin og normalisere kropstemperaturen.
I sjældne tilfælde anbringes patienten under bedøvelse (Thiopental anæstesi).
Eksisterer stadig Intrakranielt trykskilt (Opkast, uklarhed), der forsøges med intravenøs indgivelse af hyperosmolære opløsningersom glycerol, mannitol eller dextrose-opløsninger for at trække vandet "fra hjernevævet ind i blodkarene" (Osmotherapy). Vandmolekylerne strømmer fra stedet med lav koncentration til stedet med højere koncentration, dvs. fra vævet ind i blodet.
Gaven af Steroider sådan kortison, som har antiinflammatoriske virkninger har længe været kontroversiel, men har i sidste ende vist sig at være ineffektiv til behandling af hjerneødem. Kun for Dexamethason (Fortecortin) der er demonstreret en vis fordelagtig virkning.
Det anbefales, at 10 mg dexamethason administreres umiddelbart inden indgivelse af antibiotikumet, og at dette fortsættes hver 6. time i 4 dage.
Nylige undersøgelser viser, at dette har reduceret dødeligheden og hyppigheden af ugunstige kurser såvel som hørselsnedsættelser, hvilket mere sandsynligt kan tilskrives en generel positiv indflydelse på sygdomsprocessen end til en reduktion i det intrakranielle tryk (Deutsche Gesellschaft für neurologi).
Vedvarer det intrakraniale tryk eller er der hydrocephalus før skal man overveje Ventrikulær dræning at tage på. Dette gøres ved hjælp af en slange (Shunt) anbragt direkte i hjerne-væskerummet i hjernen, så nervevandet kan strømme udad og det intrakraniale tryk reduceres.
I tilfælde af en infektion med meningokokker og alvorlig meningokokkesepsis (blodforgiftning ved hjælp af meningokokker og meningokokker), den såkaldte. Waterhouse-Friedrichsen syndrom forekommer, hvor en aktivering af kroppens eget koagulationssystem med forbrug af koagulationsfaktorer opløst i blodet er i forgrunden, hvilket fører til adskillige mindre og større blødninger i huden og andre organer.
Disse koagulationsfaktorer skal udskiftes under konstant laboratoriekontrol. Derfor giver du desuden Blodplasma (frisk frosset plasma = FFP), fordi det indeholder koagulationsfaktorer.
Fra puberteten og fremefter hæmmes dannelse af blodpropper (trombose) med antikoagulantia (hepariner) som Tromboseprofylakse anbefalede.
Vejrudsigt
Siden udviklingen af penicilliner er dødeligheden fra bakteriel meningitis (meningitis) reduceret fra 80% til 20% (5 - 30%). Ikke desto mindre har det ikke ændret sig markant siden da: antibiotikabehandling er forbedret, men efterhånden som patientenes alder er steget, er den samlede dødelighed ikke faldet.
Ugunstige faktorer for prognosen for bakteriel meningitis er:
- Hurtig udvikling af det kliniske billede
- Forstyrrelser i bevidstheden inden for de første 24 timer
- Komaets varighed
- Lille eller ingen dannelse af pus, selvom bakterier er årsagen (apurulent forløb): dette indikerer et svækket immunsystem
- Ældre alder
- Komplikationer såsom hydrocephalus (overbelastning af cerebral væske), pusfyldte hjerneventrikler (ventrikulært empyema) eller vaskulitis (inflammatoriske ændringer i blodkarene)
Efter de akutte symptomer er aftaget, kan generelle svækkelser, såsom dårlig koncentration, irritabilitet eller svimmelhed, fortsætte i et par uger eller måneder.
For permanent skade (Defekt helbredelse) er i nogle tilfælde med
- Der kan forventes hørselsnedsættelse til døvhed på grund af skader på den følsomme auditive nerve (akustisk nerve). Paralyse i ansigtet forårsaget af skade på ansigtsnerven (ansigtsnervesparese) eller andre kraniale nerver kan også forekomme.
- Adhæsion og ardannelse i hjernehinderne kan føre til nedsat dræning af nervevandet og dermed til en stigning i trykket inde i kraniet (hydrocephalus).
- Patogener, der forbliver inde i kraniet, kan danne en indkapslet abscess.
- Epilepsi kan også forekomme hyppigere.
Generelt kan alvorlig permanent skade spores tilbage til en for lav dosering eller for kort varighed af antibiotikabehandling.
Ved meningokokk meningitis med sepsis (blodforgiftning) er der mere end 50% risikoen for, at defekten heles med en reduceret intelligens / demens.
rehabilitering
Rehabilitering kan udføres som en ambulant i en rehabiliteringsklinik eller som en ambulant i et neurologisk terapicenter.
Tidlig støtte til genkendelig defektheling eller sen skade er nyttig og afhænger af de resterende underskud, især:
- Taleterapi
- Høreapparater såsom cochleaimplantater eller høreapparater
- Koncentrationstræning
- Hukommelsestræning i grupper eller computerstyret
- Ergoterapi for at gendanne fine motoriske færdigheder
- Fysioterapi (fysioterapi) til balanceforstyrrelser, svimmelhed og til at fremme mobilitet.
Profylakse / obligatorisk anmeldelse
En patient med Meningokokkinfektion bør isoleres efter påbegyndelse af antibiotikabehandling, da meningokokker let overføres ved dråbeinfektion og direkte kontakt. Efter 24 timer skal der ikke være mere infektion.
I løbet af denne periode skal hospitalets personale og besøgende overholde visse hygiejneforanstaltninger, f.eks. Iført beskyttelsesjakker, næse- og mundbeskyttelse samt handsker og hånddesinfektion.
Den syge persons tætte kontaktpersoner bliver en Antibiotisk profylakse anbefalede.
Familielægen kan ordinere dette.
Oftest gøres dette så tidligt som muligt Rifampicin (600 mg to gange om dagen i 2 dage) eller en tablet Ciprofloxacin (500 mg) givet. Alternativt kan du få en enkelt dosis ceftriaxon Injiceres i muskelen (voksne 250 mg, børn halvt).
Da inkubationsperioden for meningokokker er 2 - 10 dage, er antibiotisk profylakse efter 10 dage ikke længere nyttig. Sådanne foranstaltninger er ikke nødvendige for andre meningitis-patogener.
Desuden, i tilfælde af berettiget mistanke, i tilfælde af sygdom eller død i tilfælde af meningokokkinfektion (meningitis og / eller Blodforgiftning på grund af meningokokker) i henhold til infektionsbeskyttelsesloven i Tyskland, bør der rapporteres til den ansvarlige sundhedsmyndighed inden for 24 timer.
Hvis en mistanke ikke er bekræftet, skal dette også rapporteres øjeblikkeligt.
vaccination
Der er vacciner (aktiv immunisering) mod Meningokokker, pneumokokker og Haemophilus influenzae. Dog skal ikke alle vaccineres mod meningokokker og pneumokokker. Se venligst: Vaccination mod meningitis.
Vaccination mod Haemophilus influenzae type B (HIB) blev anbefalet til alle børn af Den Stående Komité for Vaccination (STIKO) i 1990, fordi denne bakterie (som ikke har noget til fælles med influenzavirus, der forårsager influenza), forårsager farlig purulent meningitis i spædbarnet, som hvis den ikke anerkendes og behandles i tide fører til alvorlig følgeskade (ubehandlet dødelighed er 60 - 90%!).
Derudover er nogle stammer nu resistente over for almindelige antibiotika.
Vaccineres med en Død vaccine (dvs. kapselbestanddele af bakterien, der er koblet til et protein og således frembringer en immunrespons i kroppen.
Dette betyder, at der ikke kan forekomme infektion under vaccinationen!) Fra den afsluttede anden måned i livet, normalt som en kombinationsvaccination med andre vaccinationer, der er sædvanlige i denne alder (stivkrampe, difteri, kighoste, poliomyelitis og Hepatitis B.).
Der er tre vaccinationer hver fjerde uge, den fjerde i det andet leveår (med en enkelt vaccine kun tre vaccinationer, den tredje i det andet leveår).
Børn, der ikke er vaccineret mod HIB og er ældre end 18 måneder, får kun en vaccination.
Ud over meningitis beskytter den også til tider livstruende betændelse i luftvejene og epiglottis (epiglottitis) af den samme patogen.
HIB-infektioner er sjældne efter 5 år, så ældre børn og raske voksne vaccineres ikke. Der gøres undtagelser for mennesker, der er født eller har haft en operation uden milt, hvilket er vigtigt for immunforsvaret såvel som for andre lidelser i forsvaret mod infektion (vaccinationer til voksne).
Mod meningokokker (Neisseria meningitidis) der er en firedoblet vaccine, der inkluderer serotyper A, C, W-135 og Y, og en dobbeltvaccine mod serotyper A og C.
Serotype (eller serogruppe) betyder, at forskellige stammer af en bakterie har forskellige overfladegenskaber (antigener), imod hvilken vores krop også danner forskellige antistoffer.
I Tyskland er meningokokserotype B dominerende med næsten 70%, mod hvilken der endnu ikke er udviklet nogen vaccine. Hyppigheden af serotype C er steget til ca. 30% i de senere år, hvilket kan beskyttes mod vaccination.
Det Meningokokkvaccination anbefales til følgende risikogrupper:
- Mennesker, der planlægger et længere ophold, opholder sig i områder, hvor der ofte forekommer meningokokkinfektioner (såkaldte endemiske områder), f.eks. Udviklingsarbejdere i "Meningitis bælte"Fra Afrika (serotype A), hjælpearbejdere, backpackere til Indien,
- Ungdom eller unge voksne, der planlægger et længere ophold i lande, hvor der anbefales vaccination mod serotype C til denne aldersgruppe (f.eks. Semestre i udlandet i England, Irland, Spanien, Grækenland),
- Mennesker med forstyrrelser i immunsystemet, en dysfunktionel eller fraværende milt,
- Pilgrimme til Mekka. Saudi-Arabien kræver vaccination med den firedoblede vaccine højst tre år og mindst ti dage siden,
- Laboratoriepersonale i fare.