leukæmi
Synonymer i en bredere forstand
- Hvidt blodkræft
- myeloide leukæmi
- lymfatisk leukæmi
- ALLE (akut lymfatisk leukæmi)
- AML (akut myeloide leukæmi)
- CLL (kronisk lymfatisk leukæmi)
- CML (kronisk myeloide leukæmi)
- Meningeosis leucaemica
Du kan finde mere information under vores emne: Sygdomme i blodet
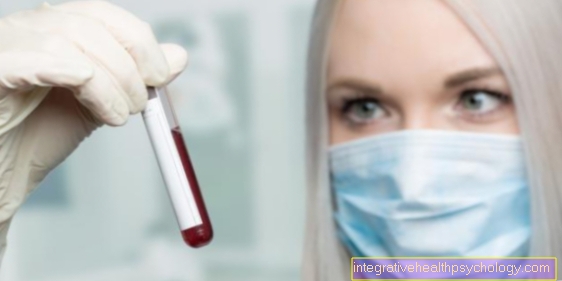
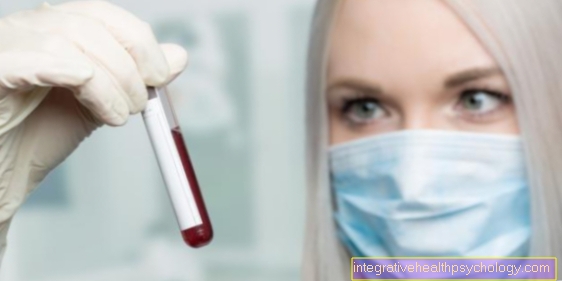
definition
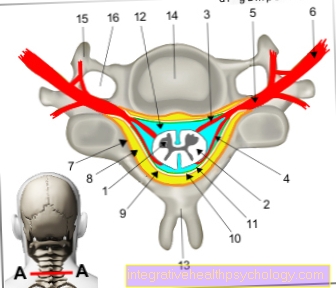
Den hvide blodkræft (leukæmi) skal ikke forstås som en enkelt sygdom, men er en samlet betegnelse for flere sygdomme. Dette betyder en ondartet (ondartet) vækst (spredning) af det blodcelledannende system, der ikke er kontrolleret af kroppen. Dette fører til ondartet vækst af de berørte celler i Knoglemarv eller i de såkaldte lymfatiske væv, f.eks. i Lymfeknuder. Disse degenererede celler vaskes ud i blodet. Den ukontrollerede vækst eller multiplikation af disse celler fører til en undertrykkelse af den "normale" bloddannelse og en forringelse af Immunsystemfordi de sunde, ikke-degenererede celler knust bogstaveligt talt af den hurtige vækst af de ondartede celler.
Udtrykket leukæmi betyder "hvidt blod". Det var dengang Rudolph Virchow, en velkendt tysk læge, der analyserede blodet fra en påvirket patient allerede i det 19. århundrede og i prøverøret så, at hvide blodceller blev atypisk forøget og således myntet udtrykket.
Generelle symptomer
Symptomerne er ofte meget atypiske. Sygdommen kan f.eks. Starte med feber. På kurset kan Nattsved tilføjes. Dynerne er derefter ligefrem våde om morgenen.
Knogesmerter er også ofte beskrevet. Børn bemærkes ofte ved modvilje mod leg eller generelt af en ændring i deres karakter; de mister interessen for ting, der tidligere var meget spændende for dem, er temmelig sløv og udmattede. Den ukontrollerede vækst af de degenererede celler fortrænger den normale vækst af cellerne, der er vigtige for immunsystemet, så der vises symptomer, der relaterer til øget følsomhed over for infektioner forfalder, så hyppigere Lungebetændelse for eksempel.
Derudover undertrykkes den normale vækst af røde blodlegemer (erythrocytter). Konsekvensen er en Anæmi (anæmi), men også Tæthed i brystet (Hjertekrampe) eller hjertebanken (Hjertebanken) er blandt symptomerne. Hvis stigningen i blodplader (trombocytter) forhindres eller begrænses, vil der medføre øget blødning, selv efter mindre aktiviteter som f.eks. Børste tænder for eksempel. Årsagen er blodpladernes centrale rolle i blodkoagulation. Hvis disse celler er for få (for eksempel under 50.000 / ul), kan der ikke garanteres tilstrækkelig hæmostase.
Andre symptomer kan omfatte forstørrelse af lymfekirtlerne. Milten kan kvælde. Især med ALLE (akut lymfatisk leukæmi), meningerne (såkaldte. Meningeosis leucaemica) blive inficeret.
Det nyre kan mislykkes (Nyresvigt), fordi det bogstaveligt talt er overskredet af den øgede celleomsætning og de akkumulerede affaldsmaterialer, den skal bortskaffes og dermed placeres ved siden af Hjerneblødning og alvorlige infektioner er en af de vigtigste dødsårsager.
Hvordan genkender du leukæmi?
Leukæmi er ikke altid let at få øje på. Som regel er der ingen "typiske" symptomer! Alle klager kan også forekomme i sammenhæng med markant mindre dramatiske, men hyppigere kliniske billeder.
De er derfor ikke bevis for tilstedeværelse af blodkræft. Hvis symptomerne vedvarer, skal du stadig konsultere din læge for afklaring.
Følgende symptomer kan hjælpe med at identificere leukæmi:
-
Influensalignende symptomer, såsom svaghed, feber, kropsmerter osv.
-
Nattsved, vægttab, træthed
-
Øget tendens til infektion
-
Tegn på blødning såsom hyppige blå mærker, blødning fra slimhinden, næseblødninger eller punktum hudblødning
-
bleghed
-
Knogssmerter uden en klar lokalisering
-
Hovedpine, lysglimt, synsforstyrrelser
-
Øvre mavesmerter
- Halsstivhed
Læs mere om dette emne på: Hvordan genkender du leukæmi? og knoglemarvsaspiration
Er leukæmi helbredelig?
I princippet er spørgsmålet om leukæmi's hærdbarhed ikke så let at besvare. For det ene er der meget mange forskellige former af leukæmi. De adskiller sig både i terapi og i deres kur. På den anden side er der mange individuelle faktorer, der bestemmer hvordan Patientens alder eller genetiske ændringer, om en terapeutisk succes.
Grundlæggende dog:
Akut leukæmi kan principielt helbredes. I dag har akut lymfoblastisk leukæmi eller ALLE meget gode udsigter til en kur, især hos børn.
Kronisk leukæmi men er normalt kun hærdes ved en knoglemarvstransplantation. Kemoterapi alene er ikke nok her. Ikke desto mindre er de normalt mindre aggressive end akutte former, så de berørte kan leve godt med sygdommen, selv uden en permanent kur.
Derudover er der konstant ændring i leukæmibehandling på grund af moderne undersøgelser!
Klassificering af leukæmi
Det menneskelige bloddannelsessystem er struktureret hierarkisk. Fra en såkaldt stamcelle udvikles adskillige rækker celler i adskillige mellemstadier, indtil den modne hvide blodlegeme (leukocyt) eller den modne røde blodlegeme (erytrocyt) kommer frem. Som med en "normal" tumor, f.eks. Brystkræft eller tyktarmskræft, der er baseret på degenererede celler, kan også degenerere disse celler i de forskellige udviklingsstadier eller mellemstadier og på en ukontrolleret måde, dvs. ikke tilpasset kroppens behov vokser de og fortrænger således andre cellelinjer. Disse overdrevent producerede celler er ikke i stand til at fungere.
Modningen af en celle kaldes differentiering. Leukæmi er bl.a. klassificeret efter deres kendetegn. De degenererede celler kan komme fra en såkaldt myeloide eller en såkaldt lymfatisk precursorcelle. Myeloidcelle-serien (startende fra knoglemarven) indeholder forløbercellerne til de røde blodlegemer (erytrocytter), blodpladerne (thrombocytter) og granulocytter, som spiller en ekstremt vigtig rolle i forsvaret mod patogener som bakterier og skylder deres navn til den ejendom, som de har såkaldte granulater i deres cellelegemer, som indeholder stoffer, der er nødvendige til forsvaret. Udtrykket lymfatiske betyder, at cellerne i den berørte leukæmi er degenererede forløberceller fra de modne lymfeceller (lymfocytter).
Et andet klassificeringssystem er graden af modenhed af de berørte celler, dvs. om modne (sene udviklingsstadier) eller umodne (tidlige udviklingsstadier) celler er degenererede. Det er også vigtigt for klassificeringen, om sygdommen viser et akut forløb, f.eks. dukkede op og blev værre inden for et par uger eller måneder, eller om det var mere af et kronisk, langsomt forløb. Sidstnævnte klassificering bruges dog ikke længere ofte. Ikke desto mindre er denne klassificering meget nyttig til forståelse, fordi de akutte leukæmier normalt stammer fra umodne celler, som derefter er desto mere ineffektive, mens den kroniske leukæmi stammer fra modne celleforløbere. De mest almindelige og velkendte leukæmier er ALLE (akut lymfatisk leukæmi), AML (akut myeloide leukæmi), CLL (kronisk lymfatisk leukæmi) og CML (kronisk myeloid leukæmi).
Akut myeloid leukæmi (AML)
AML er en forkortelse og står for akut myeloide leukæmi. Det er den mest almindelige form for leukæmi i voksen alder. I Tyskland stilles der 3,5 nye diagnoser pr. 100.000 indbyggere hvert år. Dette gør AML til en af sjældne sygdomme.
Deres oprindelse finder sygdommen i bloddannende celler i knoglemarven. Normalt dannes vores blodlegemer der i komplicerede trin og sekvenser. I AML kommer processen ud af balance, og individuelle "degenererede" celler formere sig på en ukontrolleret måde. Som et resultat oversvømmes blodet med umodne, dysfunktionelle leukæmiceller. Hvis Celler fra myeloide serien degenererede, man taler om AML. Disse celler inkluderer røde blodlegemer (erythrocytter), Blodplader (Blodplader) og dele af hvide blodceller (leukocytter). Årsagen til sygdommen er stort set uklar, men strålingseksponering og individuelle kemiske stoffer spiller en vigtig rolle.
Ud over snarere ikke-specifikke, influenzalignende symptomer, lider af en øget følsomhed over for infektioner, kronisk træthed, svaghed eller bleghed. Ofte kan der ses et akkumuleret antal blå mærker, næseblødninger og små hudblødninger. I princippet kan leukæmiceller imidlertid angribe alle organer og følgelig forårsage forskellige symptomer. Den førende konstatering er tilstedeværelsen af leukæmiceller, også kaldet sprængninger, i blodet og / eller knoglemarven. Ofte er blodplader og røde blodlegemer alvorligt lave ved diagnosen.
Som alle akutte former for blodkræft er AML en meget aggressiv sygdom. Således er en øjeblikkelig start af behandlingen er vigtig! For at opnå en fuldstændig ødelæggelse af leukæmicellerne forskellige Kemoterapi medikamenter kombineret med hinanden. Man taler derefter om polychemoterapi. I visse tilfælde a Knoglemarvstransplantation øge udsigten til helbredelse.
Talrige forekommer under terapi Bivirkninger på. Disse kan omfatte kvalme, opkast, hårtab, betændelse i mundslimhinden eller infektioner.
Det Helbredende udsigter AML variere og er bl.a. afhænger af stadiet for sygdommen, form og alder på patienten.
Kronisk lymfocytisk leukæmi (CLL)
CLL står for kronisk lymfocytisk leukæmi. Cirka 18.000 mennesker i Tyskland lider af sygdommen. Bliv typisk syg ældre til CLL. Middelalderen for diagnose er mellem 70 og 72 år.
Årsagen til CLL ligger i ukontrolleret vækst af B-lymfocytter, en undergruppe af hvide blodlegemer. I modsætning til raske hvide blodlegemer har de syge B-lymfocytter en markant længere overlevelsestid. Som et resultat oversvømmer de funktionsløse leukæmiceller blodsystemet og infiltrerer organer, især lymfeknuder, milt og lever.
CLL kører i cirka halvdelen af sagerne ubemærket i lang tid og uden symptomer. Ofte opdages sygdommen kun ved en tilfældighed! Mulige, temmelig uspecifikke klager Træthed, feber, vægttab eller nattesved være. Smertefri hævelse af lymfeknuder, kronisk kløe eller nældefeber kan ses hos mange patienter. Mest alvorlig kan en sygdomsrelateret restriktion af immunsystemet være. Svær bakteriel eller viral Infektioner kan være resultatet.
diagnostisk En vedvarende stigning i lymfocytter og det typiske udseende af leukæmiceller under mikroskopet er banebrydende. Yderligere undersøgelser, såsom en ultralyd af maven eller en biopsi af lymfeknuder, kan understøtte diagnosen.
Så vidt vi ved i dag, kan CLL ikke helbredes uden en knoglemarvstransplantation. Tumorcellerne deles meget langsomt, hvorfor sygdommen udvikler sig langsomt. Det er derfor tilstrækkeligt til at begynde med regelmæssig kontrol. I avancerede faser kommer man medicin til brug. Det består af en kombination af kemoterapi og antistoffer.
Grundlæggende bestemmer patientens alder og generelle tilstand typen af terapi. Sådan behandles symptomatisk CLL altid. Hvis diagnosen stilles tilfældigt, og de berørte er symptomfri, kan behandling undlades.
Kronisk myeloid leukæmi (CML)
Kronisk myeloid leukæmi, eller kortvarigt CML, er en sjælden form af blodkræft. Så hvert år bliver kun 1-2 mennesker / 100.000 indbyggere syge.
I princippet kan folk i alle aldersgrupper blive syge. Ikke desto mindre er der en ophobning mellem 50 og 60 år observere.
Interessant nok er CML baseret på en typisk genetisk ændring. Fordi hos næsten alle CML-patienter er den såkaldte "Philadelphia kromosom"Bevise.
Som alle former for leukæmi, har CML sin oprindelse i de bloddannende celler i knoglemarven. Sygdommen forårsager typisk en uhæmmet reproduktion af granulocytter, en undertype af hvide blodlegemer.
I modsætning til akut leukæmi fortsætter CML langsomt og begynder med snigende klager. Samlet set kan kurset ses i 3 faser underinddele:
- Kronisk fase: Diagnosen stilles ofte i denne fase. Det er ofte "stille" og kan vare op til 10 år. Typiske symptomer kan være kronisk træthed, vægttab eller nattesved. Patienter klager ofte over smerter i øvre del af maven, hvilket kan forklares ved en stærk lever- og miltforstørrelse.
- Accelerationsfase: Dette fører til en forringelse af blodtællingen. Berørte mennesker kan lide af anæmi, blødningstendenser og hjerteanfald.
- Sprængningskrise: Sprængningskrisen er slutstadiet af CML og ligner de alvorlige symptomer på akut leukæmi.
Først og fremmest fører det massivt forøgede antal granulocytter til symptomer på CML. Som en del af terapiderfor er målet at sænke disse blodlegemer. Begge kommer Kemoterapi medikamentersåvel som moderne antistof til brug. Efter diagnose er milde cytostatika ofte tilstrækkelige, så patienter sjældent skal forvente alvorlige bivirkninger.
For at nøje overvåge ændringer i blodtælling skal CML-patienter nøje kontrolleret blive. Hvis sygdommen skrider frem, a Knoglemarvstransplantation bør overvejes.
årsager
Ioniserende stråler: Efter atombombeangrebene i Japan og efter atomreaktorulykken i Tjernobyl blev der observeret en øget forekomst af ALLE (akut lymfatisk leukæmi) og AML (akut myeloide leukæmi).
Rygning: Det er primært en risikofaktor for AML (akut myeloide leukæmi)
Benzen: Det er også en risikofaktor for udvikling af leukæmi. Det findes også i cigaretrøg.
Arvelighed (genetik): I Downs syndrom (trisomy 21 syndrom) kan der ses et øget antal nye tilfælde af leukæmi.
Du kan finde mere information om trisomi 21 under vores emne Downs syndrom.
Kemoterapeutiske midler: Når kemoterapeutiske midler har været brugt i mange år til behandling af andre kræftformer, øges risikoen for at udvikle blodkræft, da de anvendte stoffer også alvorligt skader bloddannelsessystemet og dermed kan udløse degeneration i cellerne.
Virus: Den såkaldte HTLV (human t-celle leukæmivirus, tysk: Human T-celle leukæmi virus) I og II vira udgør en øget risiko for udvikling af visse typer leukæmi, især i regioner som Caribien eller Japan. Derudover er den såkaldte EBV (Ebstein Barr Virus) en mulig trigger for visse former for leukæmi.
Uregelmæssigheder i genbærerne i cellen (kromosomale afvigelser): En af de mest kendte uregelmæssigheder i genbærerne (kromosomer), som kan føre til leukæmi, især CML (kronisk myeloide leukæmi), er den atypiske forbindelse (translokation) af kromosomer 9 og 22. Det såkaldte Philadelphia-kromosom oprettes. Et vist proteinmolekyle (tyrosinkinase) får derefter på grund af denne atypiske forbindelse (translokation) de berørte celler til at formere sig ukontrolleret.
Find ud af alt om emnet her: Tyrosinkinasen.
terapi
Den terapi, der er skræddersyet til patienten, skal oprettes for hver patient. De nøjagtige behandlingsmuligheder for de enkelte former for leukæmi behandles i de relevante sektioner. Generelle terapimuligheder for leukæmi er præsenteret her.
En af de vigtigste terapeutiske muligheder er kemoterapi, hvor vækstinhiberende stoffer (cytostatika) bruges til at stoppe den ukontrollerede vækst af de berørte celler. Den såkaldte højdosis kemoterapi er en anden, speciel mulighed for terapi, der er baseret på følgende princip: Den "normale" kemoterapi, der indgives, er begrænset i dens dosis, da den også ødelægger sunde celler i knoglemarven, fordi ikke kun disse ødelægges af de indgivne lægemidler degenererede celler ødelægges, men alle celler, der deler sig meget hurtigt, inklusive sunde celler i det bloddannende system i knoglemarven.
Ved proceduren ved den såkaldte allogene (ekstern donor) knoglemarvstransplantation får patienten først en højdosis kemoterapi med viden og risikoen naturligvis for at ødelægge de fleste af de sunde celler ud over de ondartede celler. På det højeste isolationsniveau for patienten, som nu er ekstremt modtagelig for infektion, administreres passende eksterne donorstamceller fra det bloddannende system, så nye, sunde blodceller kan dannes igen (se: stamcelledonation). I nogle undersøgelser blev fordelen ved den såkaldte autologe stamcelletransplantation undersøgt, hvorved raske stamceller fjernes fra patienten, selv inden kemoterapien i høj dosis, som derefter bruges igen efter den høje dosis kemoterapi. Det har den fordel, at dette er kroppens egne celler og ikke ville blive afvist. Ulempen er manglen på klinisk erfaring og viden, da det er en meget ny procedure.
Strålebehandling spiller en temmelig underordnet rolle i behandlingen af leukæmi.
I de senere år er der udviklet mere og mere direktevirkende medikamenter. Disse stoffer er specifikt rettet mod årsagen til ukontrolleret cellevækst. Det bedst kendte lægemiddel af denne type er imatinib (Glivec®), som specifikt hæmmer produktet fra den atypiske forbindelse (translokation) mellem genbærerne (kromosomer) 9 og 22, tyrosinkinasen, og således virker direkte på det defekte sted og dermed ikke-syge celler angriber ikke.
Med introduktionen af tyrosinkinaseinhibitoren kunne prognosen for leukæmi forbedres betydeligt. Hvis du gerne vil vide mere om denne kemoterapi og er interesseret i dens virkninger og bivirkninger, anbefaler vi vores hjemmeside: Målrettet kemoterapi med tyrosinkinaseinhibitorer
Leukæmi hos børn
Med omkring 700 nye tilfælde om året er leukæmi den mest almindelige kræft hos børn og unge. Størstedelen af børn lider af akut lymfoblastisk leukæmi eller ALLE kort. I langt de fleste tilfælde kan årsagen til leukæmi hos børn ikke afklares. Imidlertid øger genetiske ændringer og individuelle miljøpåvirkninger, såsom øget eksponering for stråling, risikoen for sygdom. Børn med Downs syndrom er også markant mere tilbøjelige til at udvikle en bestemt form for leukæmi (AML).
Leukæmi har sin oprindelse i de bloddannende celler i knoglemarven. Normalt modnes vores forskellige blodlegemer der i komplicerede processer. Ved leukæmi "degenererer individuelle stamceller". Som et resultat producerer de ukontrolleret store mængder af funktionelle leukæmiceller (blaster). I stigende grad forskydes sunde blodceller, og blodkræftcellerne infiltreres i forskellige organer.
I lighed med voksne er de første symptomer hos børn temmelig uspecifikke. Berørte børn er svage, trætte og ofte listeløse. Mindre patienter ønsker ikke længere at lege og opfører sig nogle gange. meget kærlig. Forældre bemærker ofte, at deres barn er meget blek såvel som en ophobning af blå mærker eller punktum hudblødninger. Lejlighedsvis kan overdrevne næseblødninger observeres. Da leukæmicellerne fortrænger immunforsvarscellerne (hvide blodlegemer), lider børnene hyppige infektioner.
Hvis der er mistanke om leukæmi, skal specialiserede afdelinger i børneklinikker (Pædiatrisk onkologi / hæmatologi) der udtages en knoglemarvsprøve. Der kan leukæmicellerne synliggøres direkte under mikroskopet. Ud over knoglemarvsaspiration spiller andre undersøgelser også en rolle, såsom Blodopsamling, ultralyd eller lændepunktion (Cerebral væskeundersøgelse), en vigtig rolle.
Da akut leukæmi er meget aggressiv, selv hos børn, bør behandlingen begynde så hurtigt som muligt. For at ødelægge så mange leukæmiceller som muligt bruges en terapikombination af forskellige kemoterapeutiske midler.
Den stærke og aggressive terapi har adskillige bivirkninger (kvalme, hårtab, opkast, modtagelighed for infektion).
I særlige tilfælde kan en knoglemarvstransplantation øge chancerne for bedring.
Strålebehandling udføres lejlighedsvis. Heldigvis er chancerne for en kur mod leukæmi hos børn forbedret markant i de sidste par årtier. Den 5-årige overlevelsesrate for det fælles ALL er mellem 80 og 90%.
Læs mere om dette under: Barndom leukæmi
frekvens
De individuelle frekvenser for de forskellige former for leukæmi er anført i de tilsvarende sektioner. Generelt skal det understreges, at nogle former for leukæmi forekommer hyppigere i visse aldersgrupper. F.eks ALLE (akut lymfatisk leukæmi) især i barndommen, mens det er en sjældenhed hos voksne. Det CLL (kronisk lymfatisk leukæmi) det er dog ekstremt sjældent hos børn og forekommer hovedsageligt hos ældre (over 60 år) patienter. Det AML (akut myeloide leukæmi) er den mest almindelige leukæmi hos voksne og er også relativt almindelig hos børn (efter ALLE, den næst mest almindelige leukæmi hos børn).
Du kan finde mere information om dette emne her: Leukæmi hos børn