Det kroniske smertesyndrom
definition
Det kroniske smertsyndrom forstås generelt som en smertetilstand, der varer længere end seks måneder.
Det er vigtigt at skelne mellem akut smerte og kronisk smerte.
Den akutte smerte varer kun i kort tid og er forbundet med en smertehændelse. F.eks. Opstår akutte smerter, når du er såret, men slutter derefter, når såret heles.
Den kroniske smerte kan ikke direkte henføres til en direkte smertehændelse. Således har kronisk smerte ingen advarsel eller beskyttende funktion som akut smerte.

Ofte skyldes den kroniske smerte en akut smerte, for eksempel når smerter ikke er blevet behandlet tilstrækkeligt. Da smerterne ikke har nogen direkte funktion i dette tilfælde, betragtes det kroniske smertsyndrom som et uafhængigt klinisk billede. Derudover spiller en psykologisk komponent ofte en afgørende rolle.
Kronisk smerte kan være resultatet af en psykologisk lidelse; på samme tid kan akut psykologisk smerte også udvikle sig til kronisk smerte gennem en yderligere fysisk komponent.
Det kroniske smertsyndrom er ikke en sjælden sygdom. Over otte millioner mennesker i Tyskland lider af kroniske smerter. Terapi er ikke let, da smerterne ikke kan være forårsaget af en bestemt begivenhed. Ved akut smerte er en sådan begivenhed ofte let at behandle. Patienter, der lider af kronisk smerte, skal derfor behandles med mange forskellige metoder på samme tid.
Læs også mere om emnet: Kronisk syg og kronisk sygdom
at danne
Grundlæggende kan du fire forskellige typer smerter differentier hver til en kronisk smerte syndrom at være i stand til at føre.
En årsag til smerter er den såkaldte psykogen smerte. Denne smerte er ikke forårsaget af fysisk skade, men af skade på psyken. Så kan psykisk sygdom ligesom depression eller Vildfarelse og Fantasi af frygt også føre til smerter, der skal behandles.
Neuropatisk smerte opstår som følge af en personskade eller skade på selve nerven. I den menneskelige krop har nerver opgaven Sensorisk og smerteopfattelse fra periferien til vores hjerne. Hvis nerver er beskadiget, vil en udvikle sig permanent, intens smerteoplevelse. Almindelige årsager til neuropatisk smerte er Virale infektionersåsom Herpes zostereller diabetes ( diabetes).
Nociceptive smerter er den smerte, vi føler, når vi skader os selv. For eksempel sker det med en Skær i huden til distribution af stoffer, som irritere irritere og føre til smerter. Hvis sådanne smerter opstår over en lang periode, overstimuleres nerverne og en såkaldt udvikler sig Smertehukommelse. Dette er grundlaget for oprettelsen af en kronisk smerte syndrom. Folk tager nociceptive smerter lige, når der er skade på kroppen indre organer rigtigt.
Den sidste form for smerte er det myofascial smerte. Dette går fra muskulatur og kan for eksempel kl reumatiske sygdomme forekomme.
Emergence
Uanset hvor akut smerte er, kan det altid blive kronisk, hvis det ikke behandles eller håndteres forkert. Ofte spiller en psykologisk komponent også en afgørende rolle ved kronisk smertesyndrom. Udviklingen kan bedst forklares med et eksempel.
En imaginær 50-årig patient lider af en herniated skive, der forårsager smerter i balderne, der stråler ud i benene. I den indledende fase kaldes dette en akut smertehændelse. Ud af stædighed ignorerer han smerten og nægter at gå til lægen i håb om, at smerten vil forsvinde på egen hånd om et par dage. Først efter måneder går patienten til lægen, der vil nedskrive ham og henvise ham til den ortopædiske kirurg. Det tager i alt seks måneder, før den endelige diagnose og terapi opnås.
Dette eksempel viser tre forskellige måder at udvikle kronisk smertesyndrom på.
For det første er der en afgørende psykologisk komponent. Ved at tage en sygefravær, belønnes patienten indirekte for sin smerte, da han ikke kun skal gå på arbejde. Dette øger hans accept af sygdommen. Derudover bemærker patienten, at han ikke selv kan gøre noget ved smerten og udvikler en følelse af magtesløshed undervejs. Denne psykologiske holdning favoriserer i sidste ende udviklingen af et kronisk smertesyndrom.
Mænd lever især med den holdning, som mange kliniske billeder sænker bare ved at holde ud. Når de har smerter, tager de smertemedicin langt mindre ofte end kvinder. Men denne kroniske, ubehandlede smertetilstand fører til, at min krop vænner sig til smerten og tror, at den er normal. Det siges, at kroppen udvikler en såkaldt smertehukommelse. Dette er ansvarlig for kronisering af smerte.
En sidste årsag er den fysiske og mentale fiksering af akut til kronisk smerte. Bare ideen om at have smerter med en bestemt bevægelse kan føre til en opfattelse af smerter i hjernen. Hvis man konstant tager en lindrende holdning, kan det også føre til udvikling af et kronisk smertesyndrom.
Kort sagt skal enhver patient, der har haft smerter i mere end en måned, konsultere en læge for at behandle smerterne og muligvis årsagen så tidligt som muligt. Behandlingen af akut smerte er meget lettere og mere effektiv end ved et kronisk smertesyndrom. Derfor bør man undgå at lade det udvikle sig til kronisk smerte.
Ledsagende faktorer
Ud over det vigtigste symptom på smerter kan andre ledsagende symptomer forekomme. Udmattelse og træthed er ikke utypisk for denne sygdom. Desuden kan den vedvarende smerte i nogle tilfælde forårsage kvalme og endda opkast.
Psykologiske ledsagende symptomer spiller en rolle, som ikke bør overses ved kronisk smertesyndrom. Angstlidelser, depression eller somatoformlidelser er ofte et ledsagende symptom. Somatoform-forstyrrelsen beskriver et klinisk billede, hvori fysiske lidelser findes, uden at en faktisk organisk sygdom er til stede.
Hvis der opstod en stressende situation før den kroniske smerte udviklede sig, eller hvis smerten opfattes som særlig stressende, kan der udvikles en posttraumatisk stresslidelse.
I nogle tilfælde kan det være vanskeligt at afgøre, om de psykologiske symptomer er en ledsagende reaktion på smerten, eller om de er de udløsende faktorer.
Psykosomatiske faktorer
Det vejledende princip i psykosomatisk medicin er at forbinde fysiske skader eller symptomer med ens egen psyke. Det menes, at fysiske symptomer udløses eller påvirkes af psykologiske faktorer.
Den menneskelige psyke spiller også en vigtig rolle i udviklingen af kronisk smerte. Dette vil blive forklaret yderligere under aspekter af årsager.
Din egen opfattelse af smerte kan påvirkes af tidligere begivenheder såvel som aktuelle begivenheder og ændre opfattelsen af en normalt kortvarig smerte, så den bliver kronisk.
Psykologiske risikofaktorer, der kan understøtte denne kronificering, er for eksempel vedvarende stress eller andre smerteoplevelser i fortiden.
Interessant nok kan initialt ignorering af smerter eller inkonsekvent behandling af smerter også spille en nøglerolle i at gøre den kronisk, når den skrider frem.
Du er måske også interesseret i dette emne: Psykosomatiske smerter - kan du forestille dig smerte?
Beskyttende psykologiske faktorer, der har en positiv effekt på smerter, er social støtte, især fra en partner. Derudover kan en positiv holdning og accept af smerte have en helende effekt på den.
årsager
Kronisk smertsyndrom er et meget komplekst klinisk billede, og årsagsfaktorerne er endnu ikke fuldt ud forstået. Ofte findes heller ikke den nøjagtige årsag til den kroniske smerte.
Vi kender dog nogle faktorer, der kan føre til udvikling af et kronisk smertesyndrom.
For eksempel kan langvarig smerte forårsaget af ulykker, tumorsygdomme eller amputationer føre til visse ændringer i kroppen. Som et resultat er smerte ikke længere et symptom på en overordnet sygdom, men er nu en sygdom i sig selv.
Smerten vedvarer, selvom den oprindelige underliggende sygdom betragtes som helbredet eller tilstrækkeligt behandlet.
Neuropatisk smerte, også kendt som kaldes nervesmerter, kan, hvis den indledende behandling er utilstrækkelig, påvirke smertehukommelsen. Dette skaber kroniske smerter, der er vanskelige at behandle.
Endelig kan forkert håndtering af smerter, for eksempel i tilfælde af ekstrem fiksering eller depressive lidelser, føre til et kronisk smertesyndrom. Psykologiske faktorer kan også udløse kroniske smerter på egen hånd uden at der findes en lidelse i kroppen her.
Spinal stenose

I medicin forstås generelt en stenose som en indsnævring.
Ved spinalkanalstenose indsnævres spinalkanalen, dvs. rummet i rygsøjlen, hvor rygmarven løber. Rygmarven er et bundt af nerver, der kan reagere med smerter gennem kompression.
En almindelig årsag til spinal stenose er en herniated disk. Diskens kerne presser på rygmarven og forårsager smerter.
Så længe der ikke er neurologiske symptomer, dvs. lammelse eller sanseforstyrrelser i ryggen, bagdel eller ben, behandles stenose normalt konservativt. Dette inkluderer fysioterapi og smertestillende medicin.
Kun en operation er tilgængelig som det sidste trin i terapi.
Læs mere under vores emne: Kirurgi af en spinal stenose
Hvis smerten ikke behandles tilstrækkeligt, er der en mulighed for, at den bliver kronisk. Dette betyder, at patienten stadig har smerter, selv efter at rygmarvsstenosen er blevet løst med succes. Disse kan vare livet ud og skal behandles, da kroniske smerter ofte kan føre til mental udmattelse og depression og endda risikoen for selvmord.
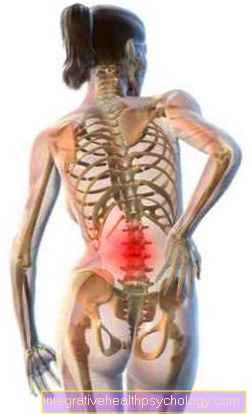
Kronisk bækkensmertsyndrom
Kronisk bækkensmertsyndrom beskriver en tilstand, der er kendetegnet ved langvarig smerte i bækkenområdet og lænden.
Sygdommen forekommer hyppigere hos mænd efter 50 år og er formelt en del af det kliniske billede af bakteriel betændelse i prostata (prostatitis), selvom årsagen til det kroniske bækkensmertsyndrom ikke er en bakteriel infektion.
Kronisk bækkensmertsyndrom er defineret som smerter i bækkenområdet, der har varet i mere end tre måneder og er ledsaget af klager fra prostata. Desuden sondres der mellem en inflammatorisk og en ikke-inflammatorisk form for kronisk bækkensmertsyndrom.
Den nøjagtige årsag er uklar og kan ofte ikke undersøges fuldt ud hos patienten. Symptomerne er den betegnelse i bækkenesmerter, problemer med vandladning og erektil funktion.
Diagnosen stilles på baggrund af en medicinsk historie sammen med en fysisk undersøgelse af bækken og urinundersøgelse. Derudover kan ejakulatet undersøges, og en transrektal ultralyd af prostata kan udføres. Under denne undersøgelse indsættes et sondeformet ultralydhoved i endetarmen, hvilket forbedrer opløsningen af prostata.
Terapi er begrænset til symptomlindring. For eksempel kan der gives medicin til urinering og ubehag til smertestillende.
Klassificering efter ICD
ICD (International statistisk klassificering af sygdomme og beslægtede sundhedsmæssige problemer) er et internationalt anvendt klassificeringssystem for sygdomme. Denne standardisering er vigtig for at kunne stille ensartede diagnoser. Det spiller også en afgørende rolle i fakturering hos sundhedsforsikringsselskaber.
Kronisk smertsyndrom og dets underformer er også anført i ICD. Der skelnes nøjagtigt efter baggrunden og sværhedsgraden af det kliniske billede. Problemet er, at mentale sygdomme ikke er opført på ICD. Imidlertid har kronisk smertsyndrom ofte en psykologisk komponent.
Det er også bevist, at psykologisk involvering i kronificering af smerte spiller en afgørende rolle i sygdommens intensitet og forløb. ICD er derfor blevet ændret i overensstemmelse hermed, så både somatiske (fysiske) og psykologiske former for kronisk smertesyndrom er anført. I de forskellige underpunkter specificeres endda mere detaljeret, om den mentale sygdom kom først og derefter den fysiske sygdom eller omvendt.
Kun gennem disse nøjagtige sondringer er det muligt at standardisere medicinsk diagnostik og terapi på internationalt plan.
Klassificering ifølge Gerbershagen
Med Gerbershagen-klassificeringen kan kronificeringen af smerter kategoriseres mere præcist. Opdelingen omfatter fem forskellige akser, som hver er opdelt i tre faser. Trin 1 viser den bedste prognose, mens trin 3 gives til de mest alvorlige smerteproblemer.
Den første akse beskriver det tidsmæssige forløb for smertebetingelserne.Ved at gøre det opmærksom på, om smerte altid forekommer eller kun midlertidigt, og om intensiteten af smerterne ændrer sig, eller om smerten kontinuerligt er den samme. Hvis smerten er særlig alvorlig, kaldes den trin 3. Hvis smerten kun opstår periodisk og er svag i intensitet, kaldes dette trin 1.
Den anden akse omhandler lokaliseringen af smerten. Hvis patienten klart kan tildele smerten til et kropsområde, er han i trin 1. I tilfælde af diffus, ikke-lokaliserbar smerte over hele kroppen, omtales patienten som trin 3.
For det tredje behandles forbrugsadfærden ved smertemedicin. Frem for alt er opmærksom på, om der er tale om en overdosis eller misbrug af medicin. Hvis dette er tilfældet over en længere periode, kaldes det trin 3. Ved korrekt og smerterelateret selvmedicinering klassificeres patienten i trin 1.
Den fjerde akse beskriver, i hvilket omfang en patient har brug for medicinsk hjælp. Der lægges særlig vægt på, om han regelmæssigt besøger en læge (ofte familielægen) efter behov eller, for det meste af desperation, besøger mange forskellige medicinske faciliteter med korte intervaller. I det første tilfælde svarer dette til trin 1 ifølge Gerbershagen, i det andet til trin 3.
Den femte og sidste akse omhandler patientens sociale miljø. Hvis dette er stabilt eller kun er marginalt belastet af problemer, er dette trin 1. Hvis familiestrukturen er gået i stykker, og patienten ikke er integreret i erhvervslivet og samfundet, taler dette for trin 3.
I sammendraget tilbyder klassificering af kronificering af smerte ifølge Gebershagen et multidimensionelt klassificeringssystem, hvorfra både symptomerne og patientens håndtering af sygdommen kan læses. Det skal dog sikres, at grænserne mellem trinene ofte er flydende, og at en opdeling derfor ikke altid er præcis.
Pension for kronisk smertesyndrom
Hvis patienten ikke længere er i stand til at arbejde på grund af den kroniske smerte, selv ved omfattende behandling, kan der søges følgende typer pension. På den ene side kan en invalidepension være en mulighed. Dette kaldes "fuld", hvis patienten kun kan arbejde tre timer eller mindre om dagen og klassificeres som "delvis", hvis en arbejdstid på tre til seks timer er mulig.
Uførepensionen er begrænset til en bestemt periode og skal forlænges igen efter udløbet.
Hvis der ansøges om en invalidepension, skal der foretages nogle medicinske undersøgelser, og det skal bekræftes, at smerten ikke kunne forbedres ved rehabiliteringsforanstaltninger.
På den anden side, hvis du har alvorlige handicap på grund af kroniske smerter, kan du ansøge om en alderspension for alvorligt handicappede. Det betyder, at man kan ansøge om den normale alderspension tidligere. For at gøre dette skal imidlertid en alvorlig handicap først certificeres.
Grad af handicap (GdB) ved kronisk smertesyndrom
GdB (grad af handicap) er en standardiseret målt variabel til kvantificering af graden af handicap hos fysisk eller psykisk syge mennesker.
I de fleste tilfælde bestemmes GdB af pensionskontoret. GdB måles på en skala fra 0 til 100, med 0 eller næppe nogen begrænsninger og 100 en alvorlig handicap.
Generelt taler man fra en værdi af 50 om en alvorligt handicappet person. GdB er normalt baseret på den underliggende sygdom og de deraf følgende funktionelle begrænsninger.
Der er mange forskellige typer handicap i relation til kronisk smertsyndrom. Hvis symptomerne på den underliggende sygdom ikke er særlig alvorlige, og den resulterende smerte næppe fører til begrænsninger i det daglige liv, opnår patienten ikke en værdi højere end 20. Hvis den underliggende sygdom på den anden side er alvorlig, for eksempel kræft, og patienten ikke længere er i stand til det for at sørge for selvstændigt klassificeres han ofte som alvorligt handicappet.
GdB spiller derfor en vigtig rolle i tildelingen af sociale ydelser og er et ikke-bindende mål for sværhedsgraden af en sygdom.
terapi
Målet med terapien skal være at bekæmpe den grundlæggende årsag til kronisk smerte. Da dette ofte er vanskeligt, bør behandlingen føre til en stigning i patientens livskvalitet og ikke kun fokusere på at reducere smerteintensiteten.
Det er også den behandlende læges opgave at genkende psykologiske ændringer såsom depressive stemninger eller søvnforstyrrelser tidligt og at behandle dem.
Valget af smertemedicin afhænger af, om smerten er nociceptiv, dvs. stammer fra vævet eller neuropatisk, der stammer fra nerverne. Hvis du har nociceptiv smerte, kan du give smertestillende midler som ibuprofen og om nødvendigt opioider.
Neuropatisk smerte kan behandles med anticonvulsiva, såsom gabapentin eller pregabalin (Lyrica).
Hvis psykosomatiske faktorer spiller en rolle i kronisk smertesyndrom, er medikamentterapi alene ikke nok til at behandle smerten optimalt.
Her anbefales psykosocial terapi i form af adfærdsterapi eller opmærksomhedsstyrende terapi til støtte for medicin.
Generelt bør behandlingen af kronisk smertsyndrom altid bestå af en kombination af medicinske og ikke-medicinske foranstaltninger, hvis det er muligt.
Du er måske også interesseret i dette emne: Ledningsanæstesi
Terapi efter en ulykke
Ulykker er en vigtig udløsende faktor ved kronisk smertesyndrom. Langvarig smerte fra kvæstelser eller forkert behandling af smerten kan føre til ændringer i kroppen, der ikke er fuldt ud forstået, og med konsekvenserne af kronisk smertesyndrom.
Det er derfor vigtigt ikke kun at behandle den fysiske skade efter en traumatisk ulykke, men også at give patienten muligheden for at behandle det, de har oplevet. Hvis dette ikke sker, er ulykker også forbundet med posttraumatiske stresslidelser.
Dette kan føre til nedsat behandling af smerter og traumer, og smerten vedvarer, selv efter at alle fysiske skader er helet. Typisk for posttraumatisk stresslidelse er dybe følelser af tab af kontrol, fortvivlelse og hjælpeløshed.
Vejrudsigt
I tilfælde af kronisk smertsyndrom tager den beskyttende funktion, som smerte har hos sunde mennesker, et bagsæde, og kronisk smerte bliver sit eget kliniske billede.
Definitionen på kronisk smertsyndrom er smerter, der varer i tre til tolv måneder og viser ingen tegn på en tidsbegrænsning. Derfor er prognosen for en fuldstændig helbredelse af denne sygdom dårlig, især da der ikke er nogen terapi, der specifikt kan behandle årsagen til smerten.





.jpg)