Lichen Ruber
introduktion
Lichen planus er en kronisk sygdom i huden (dermatose), hvor symptomerne på kløe og hudforandringer er i forgrunden.
Der er forskellige former for lavplanus, der adskiller sig meget i deres udseende. Lichen planus er de mest almindelige, mindre almindelige former er lichen planus mucosae, lichen planus verrucosus og lichen planus acuminatus.

Epidemiologien
Lichen planus er en relativt almindelig hudlidelse. Omkring hver 100. person er berørt med sygdommens top i alderen 30 til 60 år. Små børn lider kun meget sjældent af lichen planus, hvis det er tilfældet efter en influenzalignende infektion. Mænd påvirkes lidt oftere end kvinder.
Grundene
Hvorfor en lav planus udvikler sig er endnu ikke blevet afklaret. Imidlertid antages det, at dette kliniske billede er en autoimmun sygdom. Dette betyder, at kroppens egne forsvarsceller forkert klassificerer kroppens egne celler, i dette tilfælde celler fra det laveste cellelag af overhuden, som farlige og angriber dem derfor.
Dette udløser en betændelsesreaktion i det berørte hudlag. Derudover antages det, at der er visse risikofaktorer, der kan fremme udviklingen af lavplanus. Disse inkluderer:
- Virussygdomme (viral hepatitis)
- andre hudsygdomme (psoriasis)
- visse lægemidler og
- nogle kemikalier
Derudover er der en familiær disposition til lichen planus.
Symptomerne
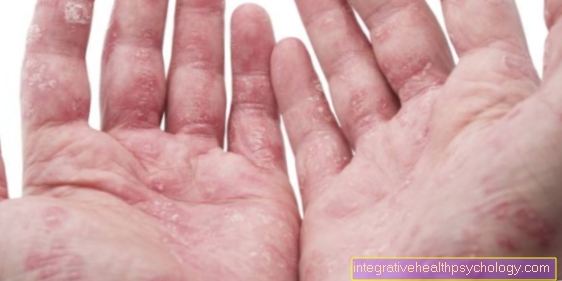
Symptomerne er forskellige afhængigt af typen af lav planus. I den klassiske lavplanus findes der blå rødlige, flade papler, der er skarpt afgrænset ved kanten, som ofte er grupperet og også kan flyde sammen og danne regelmæssige plaques.
Typisk har paplerne et fint hvidt retikuleret mønster på overfladen, der kan fjernes. Denne tegning er også kendt som "Wickham Stripe". Nogle områder af huden påvirkes især ofte af disse hudændringer, herunder
- flexorerne i håndleddet og knæet
- korsryggen
- Underben og
- såler
Disse inflammatoriske ændringer ledsages ofte af mere eller mindre udtalt kløe. Lejlighedsvis sker det også, at neglene påvirkes, som derefter kan blive tyndere eller endda falde ud.
Lichen planus har typisk et intermitterende forløb, hvilket betyder, at hudforandringerne kan vedvare i flere måneder eller endda år, og derefter forsvinde og vende tilbage på et tidspunkt.
Lichen planus mucosae påvirker slimhinderne
- Mund / læber / tunge
- det ydre afsnit af analkanalen og
- kønsområdet (vagina eller penisslimhinde)
Paplerne ligner dem fra lichen planus, men er mindre tilbøjelige til at være forbundet med kløe.
I lichen planus verrucosus dannes der store røde, vortelignende foci, som i løbet ofte fører til ardannelse. Lichen planus acuminatus er kendetegnet ved en angreb i hårsækkene, hvilket kan føre til hårtab.
Diagnosen
Diagnosen er normalt baseret på det karakteristiske kliniske billede. For at bekræfte dette kan der udtages en vævsprøve fra et berørt område og undersøges fint (histologisk). En fortykning af det øverste hudlag, forsvarsceller og deponerede antistoffer kan påvises under mikroskopet. Derudover kan blodprøver (for eksempel hvis viral hepatitis betvivles) undertiden være nyttige.
Det er vigtigt at udelukke visse forskellige diagnoser, såsom psoriasis eller allergiske reaktioner på visse lægemidler, inden behandlingen påbegyndes.
Terapien
Behandling er ikke altid nødvendig for lavplanus, da den i de fleste tilfælde løser sig spontant. Forudsætningen for dette (ligesom for en vellykket terapi) er at slukke for alle triggere, såsom medicin.
Kun omkring 20% af patienterne drager fordel af terapi.Forskellige kortisonpræparater er tilgængelige her for at begrænse betændelsen og kløe. Normalt foretrækkes topiske salver eller plaster først. Hvis symptomerne ikke forbedres, eller infektionen er meget markant, kan der også indsprøjtes krystalopløsninger, eller kortisontabletter kan tages i kort tid.
En anden mulighed er lokal lysterapi eller lokal fotokemoterapi (PUVA). Yderligere strålingsmuligheder er UVB-terapi eller en balneo PUVA. Hvis alle terapeutiske muligheder er udtømt og ikke har ført til tilstrækkelig forbedring, kan der udføres en mere aggressiv, immunsuppressiv behandling, for eksempel med ciclospoprin A.
Prognose
Hvis behandlingen udføres konsekvent, vil lichen planus normalt heles efter et par måneder (i gennemsnit ca. 9 til 18).
Hos de fleste patienter forekommer der dog et tilbagefald (= sygdommen igen) på et tidspunkt. I nogle tilfælde kan foci, der undgår en vellykket terapi, mutere til et precancerøst stadium (precancerøs læsion), hvorfor det er fornuftigt at se en læge regelmæssigt for opfølgningskontroller, hvis infektionen har varet i lang tid.
Profylakse
Da det endnu ikke er kendt med sikkerhed, hvad der forårsager en lav planus, er det endnu ikke muligt effektivt at forhindre denne sygdom.
De forskellige former
Lichen planus
Lichen planus er den mest almindelige type lichen planus og forekommer hos både mænd og kvinder. Sygdommen manifesterer sig som små rødlige knuder med en klar kant, som er ledsaget af betændelse og kløe. Disse såkaldte papler forekommer overvejende i området af flexorsiden af håndleddet, på korsryggen, på knæet og på huden på underbenet og underarmen.
Den nøjagtige årsag til lavplanus er stadig ukendt. Såkaldte autoantistoffer repræsenterer en fremgangsmåde til at forklare lichen planus.Dette er proteiner fra det humane immunsystem, som i dette tilfælde normalt genkender og markerer fremmedstoffer. Dette gør det muligt for immunceller hurtigt og effektivt at eliminere disse indtrængende. Men hvis disse antistoffer forstyrres i en autoimmun sygdom, danner kroppen antistoffer mod kroppens eget væv og skader det.
Der er i øjeblikket ingen direkte metode til hærdning af lavplanus. Heldigvis forsvinder paplerne alene efter nogle måneder.Det vigtigste mål med terapi er derfor at lindre symptomerne på hudsygdommen. Dette gøres normalt gennem cortisolterapi. En sund diæt, strålebehandling og undgåelse af hyppig stress har også en positiv indflydelse på bedring. Derudover bør du ikke ridse dig selv på trods af kløe for at undgå yderligere betændelse.
Det er også vigtigt at vide, at lichen planus kan forekomme i faser. Dette betyder, at selv efter vellykket behandling og symptomerne forsvinder, kan sygdommen dukke op igen på et senere tidspunkt. I dette tilfælde starter behandlingen igen.
Ofte er hudsår som dem, der findes i lavplanus, forbundet med kræft hos lægfolk. I tilfælde af nodal lav er dette imidlertid ikke tilfældet, da paplerne hverken vokser til fremmed væv eller endda spreder sig i kroppen. På trods af det ufarlige forløb af hudsygdommen skal en læge konsulteres for at udelukke relaterede sygdomme.
Hvis du gerne vil vide mere om emnet, skal du læse vores næste artikel på: Lichen planus
Lichen planus exanthematicus
Lichen planus exanthematicus er en anden variant af lavene planus. Det vises ofte på de typiske dele af kroppen, der er påvirket af denne hudsygdom. Slimhinder og søm kan være involveret eller måske ikke. Tegn rødmer på huden og buler i huden forårsaget af inflammatoriske processer. I teknisk jargon taler man om en erythemaopapular karakter. Stødene i huden er kendt som knuder eller papler. I den exanthematiske lavplanus kan disse være hexagonale.
Nogle gange kan hvidlige striber også vises på huden eller slimhinden. De er et tegn på udvidelsen af et bestemt lag af overhuden. Disse strimler kaldes Wickham-strimler. Diagnosen er ofte en visuel diagnose.
Exanthematisk lavplanus er en af de mest almindelige hudsygdomme. Mænd er oftere påvirket end kvinder. Årsagen er endnu ikke fuldt afklaret. Lichen planus exanthematicus behandles med antihistaminer, med aktuelle steroidcremer og om nødvendigt med en operation en okklusion. Derudover bruges tjære til behandling, og der er en injektion med steroidkrystalsuspension. I nogle tilfælde sker der også stråling. Acitretin, chloroquine, azathioprin, ciclosporin og DADPS bruges som medicin.
Lichen planus mucosae
Lichen planus mucosae er en kronisk tilbagevendende sygdom i en slimhinde, men mest af den orale slimhinde. Slimhinder findes i forskellige dele af kroppen, inklusive tarmen, næsen, livmoderen og munden. Deres opgave er en mekanisk beskyttelse af det underliggende organ samt sekretion og absorption af stoffer.
Slimhinden (slimhinden) linjer hulrum i kroppen og er dækket af et lag af slim - deraf navnet. En defekt i slimhinden kan føre til et tab af funktion eller endda død af det berørte organ. Lichen planus mucosae kan bedst oversættes som ”nodulær lav i slimhinden”.
Årsagen til lav ruber slimhinder er genstand for forskning, man mistænker en medikamentinduceret eller autoimmun proces. Terapien af lavplanusslimhinderne er også her langvarig og vanskelig.
Lichen planus verrucosus
Ordet "verrucosus", fra det latinske for "vorformet", beskriver denne underform af lavplanus relativt passende. Det forekommer fortrinsvis på ekstensorens sider af underbenene og mindre ofte på bagsiden af hånden og anses for at være særlig modstandsdygtig over for terapi og derfor meget trættende. Sygdommen varer normalt ikke mindre end 5 år.
Lichen planus verrucosus præsenterer sig selv som en nodulær til vorformet hudlidelse: knuderne kan forekomme individuelt eller i små grupper og spænder i størrelse fra et par millimeter til 3 centimeter. I individuelle tilfælde kan flere knuder vokse sammen og danne vorter op til 10 cm i størrelse. Patienten føler alvorlig kløe, hvilket blandt andet fører til dannelse af ar, som er forbundet med helingen af disse knuder.
Terapien er kompleks og er primært afhængig af medikamenter, der lindrer betændelse og kløe, såsom glukokortikoider (kortison). Disse tages enten oralt eller injiceres direkte i det subkutane væv i det berørte område. Ekstern strålebehandling kan også bruges. Terapi er vigtig, fordi hvis lichen planus verrucosus ikke behandles, kan det udarte til et karcinom - der er risiko for hudkræft.
Lichen planus follicularis
Lichen planus follicularis (acuminatus) forekommer ofte på de behårede dele af kroppen. Karakteristisk er flere koniske forhøjninger på hårsækkene. Ofte dukker de op i form af udslæt med en uklar grænse. Normalt forekommer kun mild kløe. Hovedbunden påvirkes ofte. Dannelsen af de beskrevne papler forhindrer, at nyligt voksende hår når overfladen. Som et resultat kan lichen planus follikulært hårtab og et grønt skaldet område forekomme.
Diagnosen stilles på baggrund af kliniske tegn og mikroskopi af området. Med hensyn til differentiel diagnose skelner lægen mellem leucoplacia nicotinica, candiosis, lupus erytehrmatodes, kontaktallergi og sekundær syfilis.
Lichen planus genitalis
Lichen planus kan også forekomme i kønsområdet. Dette skal adskilles fra en lichen sclerosus et atrophicus. Sammenlignet med dette er lavplanus i kønsområdet mindre almindeligt.
Det meste af tiden er en kønsflekken planus baseret på en hormonel ubalance. Dette kan især ske i faser af hormonelle ændringer. For kvinder kan dette f.eks. Være tilfældet under graviditet.
Lichen planopilaris
Lichen planopilaris er en kronisk hudtilstand, der kan føre til atrofi af hårsækkene og skaldethed. Årsagen er stadig ukendt. Det antages, at der er en kronisk forstyrrelse af cornificering af hårsækkens epitel. De efterfølgende destruktive processer fører antagelig til ødelæggelse af hårsækkene og hårskaftet. Der blev fundet et tab af 15-positive stamceller med cytokeratin. Forbindelsen til andre sygdomme som keratosis pilaris, follicullitis decalvans og lichen planus follicularis er uklar.
Lav planopilaris forekommer normalt i middelalderen. Kvinder rammes oftere end mænd. Sygdommen manifesterer sig normalt i siden og foran på hovedet. Bagsiden af hovedet er mindre påvirket. Det kliniske billede svarer til det kliniske billede af follikulær lichen planus. Ekstensorens sider på overarmen, lårene, mundslimhinden og neglene kan også påvirkes. Ud over den visuelle diagnose bruges det mikroskopiske billede til at stille diagnosen.
De forskellige placeringer
Lav ruber på mundslimhinden
Et af de mest almindelige steder for manifestation af lavens planus er munden eller mundslimhinden. Man taler her om "OLP", den "orale lav ruber". Dette påvirkes i 20-30% af tilfældene, hvorfor det diskuteres separat i det følgende: Det manifesterer sig i de rødligt farvede områder med forbrænding i mundslimhinden. er streget med hvidt. Disse striber kaldes også "Wickham-Striae" (for latin: striber = striae) efter deres opdager Louis F. Wickham. De stammer fra en udvidelse af slimhindenepitel.
Generelt er kvinder oftere (ca. dobbelt så ofte) påvirket af lavens planus i mundslimhinden end mænd, alderen begynder mellem 40 og 60 år. Foruden de imponerende striber i mundslimhinden, afhængigt af definitionen, er fem til seks forskellige former for lavruber i munden opdelt: den bululøse form (med blærer), den erosive form (med hud erosioner), den retikulære form: laven danner en netværkslignende struktur på mundslimhinden. Endvidere den atrofiske form (med vævskrympning), den nodulære (papulære form) og den plaklignende.
Afhængigt af formularen kan forskellige differentielle diagnoser overvejes, men behandlingen efter en klar diagnose adskiller sig ikke. De ovennævnte former kan også forekomme på alle andre kroppens slimhinder.
For mere information, læs videre her: Oral lav planus.
Lav ruber i hovedet / hovedbunden
En anden subform af lav planus er manifestation i hovedbunden eller dens hårsækker. Denne form er især skadelig for patienten, da den er forbundet med hurtigt fremskridende alopecia (dvs. hårtab). Denne alopecia er heller ikke naturligt reversibel, når hårsækkene i hovedbunden er blevet angrebet.
Ud over hårtab, som med de andre former for lav planus, forekommer det også kløe og rødme i huden. Rødheden er flad og sløret, så den strækker sig over hele hovedbunden uden kant. Huden bliver skællende til kløbt og kløende, hårets cellulære epitel - dvs. det cellelag, der omgiver det nyligt voksende hår ved roden - dør ud, og håret falder ud.
Terapeutisk kan der anvendes en tinktur med en stærk glukokortikoid. Injektion af de inficerede områder er også muligt, men giver ikke for stor succes. Generelt set er terapien imidlertid vanskelig og er normalt ikke særlig succesrig. Forløb over flere år er også absolut normale med denne form. Efter at sygdommen er helet, forbliver store, hårløse ardannelser med arvelige epitelceller. Den eneste løsning til kosmetisk korrektion i dette tilfælde er en hårtransplantation.
Tidlig diagnose er vigtig for at forhindre alopecia så tidligt som muligt. På grund af overfloden af forskellige diagnostiske sygdomme er det imidlertid ikke altid nemt.
Flere emner fra dette område:

Hudsygdomme
Der er forskellige hudsygdomme, hvoraf nogle er ufarlige, men kan også være et udtryk for en ondartet sygdom. Farve og form kan blandt andet give vigtige oplysninger om årsagen.
Her kommer du til emnet: Hudsygdomme

Hudændringer
Hudændringer som rynke er et naturligt fænomen med aldring. Andre ændringer i huden kan være et udtryk for en sygdom i huden eller andre organer.
Her kommer du til emnet: Hudændringer